Лечение заболеваний стопы
Заболевания стопы:
В Клинике «АБИА» ведут прием опытные врачи травматологи-ортопеды, хирурги-ортопеды. Наши специалисты проводят консультации, осмотры, диагностику, рентген и лечение заболеваний стопы у взрослых и детей:
- Hallux Valgus - отклонение большого пальца стопы, "шишечки" на стопе
- Hallus Varus - варусная деформация большого пальца стопы
- Hallus Rigidus
- молоткообразные и когтеобразные пальцы стопы
- деформация Тейлора - деформация пятого пальца стопы
- неврома Мортона - невринома стопы
- спортивные травмы
- болезнь Келлера II
- метатарзалгии
- пяточная «шпора»
- ахиллобурсит и др.
Методы лечения заболеваний стопы:
Методы лечения заболеваний стопы зависят от стадии заболевания, наличия соответствующих жалоб у пациента и возраста больного. После очного осмотра и на основании данных рентген – исследования наши врачи травматологи-ортопеды предложат консервативное или оперативное лечение:
- медикаментозная терапия – инъекции лекарственных препаратов
- массаж, физиотерапия, ЛФК
- использование специальных стелек-супинаторов и ортопедической обуви, временная фиксация стопы
- рекомендации по подбору обуви, уменьшению нагрузки на суставы, соблюдению режима труда и отдыха
- реабилитационные мероприятия после травм и оперативных вмешательств
- хирургическое лечение пяточной «шпоры» - фасциотомия и тендотомия
- хирургическое удаление невриномы (невромы Мортона)
- малоинвазивные операции с применением имплантов по современным европейским методикам (Weil, Chevron, SCARF, Bosch, Akin, Ludlof, Keller, Johnson и другие)
Плоскостопие:
Плоскостопие - статическая деформация, развивающаяся под влиянием статической нагрузки. В результате статической нагрузки переутомляются мышцы, поддерживающие свод стопы, а затем вторично растягивается связочный аппарат и происходит смещение костей стопы. Развитие плоскостопия может сопровождаться ущемлением нервных веточек, интенсивными болями, отеком, рефлекторной контрактурой. Во всех случаях плоскостопие проявляется быстрой утомляемостью нижних конечностей.
Hallux Valgus:
Hallux Valgus - (деформация большого пальца стопы, отклонение 1 пальца стопы кнаружи). Основной причиной вальгусной деформации большого пальца стопы в настоящее время считается ношение неправильно подобранной обуви, которая сдавливает большой палец и смещает его кнаружи. Данное заболевание стопы в 10-15 раз чаще встречается у женщин. Кроме тесной обуви причинами вальгусной деформации могут быть травмы стопы и голени, врожденные деформации стопы, деформации свода стопы – плоскостопие и др. Hallux Valgus почти всегда встречается в популяциях, пользующихся обувью и чаще сочетается с формированием костного нароста.
При развитии вальгусной деформации большого пальца стопы происходит нарушение равновесия натяжения мышц стопы, которые прикрепляются к большому пальцу – сгибателей, разгибателей и отводящих мышц (внутренний дефект соединительной ткани). Это ведет к тому, что возникает так называемая нестабильность первого плюснефалангового сустава, что в конечном итоге приводит к формированию деформации большого пальца.
Формирование вальгусной деформации большого пальца стопы сопровождается образованием в области плюснефалангового сустава нароста – «шишечки», «косточки». Причиной такой шишечки является постоянное раздражение кости в данной области, а также отечность мягких тканей. Кроме того, эта шишечка возникает не только в результате формирования костного нароста, но и ввиду того, что происходит смещение головки первой плюсневой кости кнутри. Современная хирургия стопы предусматривает выполнение малотравматичных операций при Hallux Valgus. Подробнее в разделе: хирургия стопы.
Ахиллобурсит:
Ахиллобурсит - встречается при серонегативных формах полиартритов, включая псориатический артрит, болезнь Рейтера, болезнь Бехтерева, энтеропатические артропатии, а также при тяжелых формах ревматоидного артрита. Ахиллобурсит обычно сопровождается выраженным отеком, который придает пятке ощущение деревянной плотности при ее пальпации. При этом не всегда удается пропальпировать щель между ахилловым сухожилием и задней поверхностью пяточной кости. Для того, чтобы перед проведением инъекционной терапии получить более точную информацию о топографии данной области, желательно выполнить рентген пяточной кости в боковой проекции. Это позволяет правильно оценить расстояние от поверхности кожи до сумки. Развитие бурсита может приводить к эрозии подлежащей пяточной кости, а при длительном его течении формируются костные пяточные шпоры.
Пяточная шпора:
Пяточная шпора - в классическом варианте представляет собой хроническое болезненное воспаление места прикрепления длинной подошвенной связки к средней части пяточной кости, как раз несколько выше точки опоры, несущей массу тела. Обычно при рентгенологическом исследовании выявляется костное разрастание в указанной области, обращенное острой вершиной кпереди. Но не всегда даже шпора больших размеров может являться причиной болей. Болезненные поражения обычно связаны с ранней стадией образования шпоры, а рентгенологическое исследование при этом может только показать неясные очертания надкостницы и начальные рентгенологические признаки формирования шпоры.
Данное изменение пяточной кости, как правило, вторично. Ему обычно предшествуют микротравмы с надрывом или разрывом отдельных волокон подошвенной связки и ахиллова сухожилия, ахиллобурсит, ахиллотендинит, периостит. Довольно редко болезненные пяточные шпоры встречаются при ревматоидном артрите.
Если пациенту не помогает консервативное лечение пяточной шпоры (физиотерапия, ортопедические стельки, инъекции глюкокортикоидов), то проводится хирургическое удаление пяточной шпоры - операция фасциотомии и тендотомии.
Болезнь Келлера II:
Болезнь Келлера II представляет собой хондропатию головок плюсневых костей. Чаще всего заболеванию подвергается вторая плюсневая кость. У пациента возникают боли в области поражения. Боли резко усиливаются при ходьбе, особенно босиком по неровной поверхности и в обуви с мягкой подошвой. Может возникнуть укорочение пальцев. При прощупывании обнаруживается резкая болезненность оснований пальцев. Головки плюсневых костей увеличиваются в размерах. Диагноз и стадию заболевания уточняют при помощи рентгеновских снимков. Лечение чаще оперативное, см. хирургия стопы.
Неврома Мортона:
Неврома Мортона (межпальцевая неврома, межплюсневая неврома, невринома Мортона, неврома стопы) - доброкачественное утолщение стопы в области нервов. Возникает между третьим и четвертым пальцами стопы. Реже она наблюдается в области между вторым и третьим пальцами. В других местах неврома Мортона встречается редко. Также, неврома Мортона очень редко встречается одновременно на обеих стопах.
Чаще невромой Мортона страдают женщины, что связано с ношением женщинами тесной узкой обуви и на высоких каблуках. Кроме того, среди способствующих факторов образования невромы Мортона находится и избыточный вес.
Наиболее типичными симптомами невромы Мортона – это жгучие и стреляющие боли и чувство онемения в области основания третьего, четвертого или второго пальцев стопы. Боль может отдаваться в пальцы стопы. В некоторых случаях может быть ощущение инородного тела, или складки носка между пальцами. Обычно такая боль проходит после снятия обуви, разминания пальцев и стопы. Проявления невромы Мортона усиливаются при длительном стоянии, либо ношении обуви с узким носком и высоким каблуком.
Лечение невромы (невриномы) Мортоны проводится консервативным путем (физиопроцедуры, ортопедические стельки, инъекции глюкокортикоидов). При отсутствии эффекта от консервативных методов, рекомендуется хирургическое удаление невромы Мортона.
Молоткообразные и когтеобразные пальцы стопы:
Молоткообразные и когтеобразные пальцы стопы – это контрактура одного или нескольких пальцев стопы. Наиболее частой причиной развития деформации является ношение тесной обуви. Данное заболевание у женщин встречается в 5 раз чаще, чем у мужчин. Молоткообразные пальцы стопы часто диагностируются вместе с другими заболеваниями, например, плоскостопие, артроз суставов стопы и Hallux Valgus. Для диагностики данного заболевания бывает достаточно очного осмотра и рентген-исследования. При наличии соответствующих показаний, в нашей клинике проводятся операции при молоткообразной и когтеобразной деформации с применением имплантов.
СПЕЦИАЛИСТЫ
СТОИМОСТЬ УСЛУГ
| Удаление пяточной шпоры, фасциотомия, тендотомия | 32200 руб. |
| Прием (осмотр, консультация) врача ортопеда-травматолога, первичный | 2700 руб. |
| Прием (осмотр, консультация) врача ортопеда-травматолога, повторный | 2500 руб. |
| Косая остеотомия головок II, III плюсневых костей - Weil | 20800 руб. |
| Артродезирование межфалангового сустава при молоткообразной деформации с применением импланта | 30000 руб. |
АКЦИИ
НАШИ РАБОТЫ
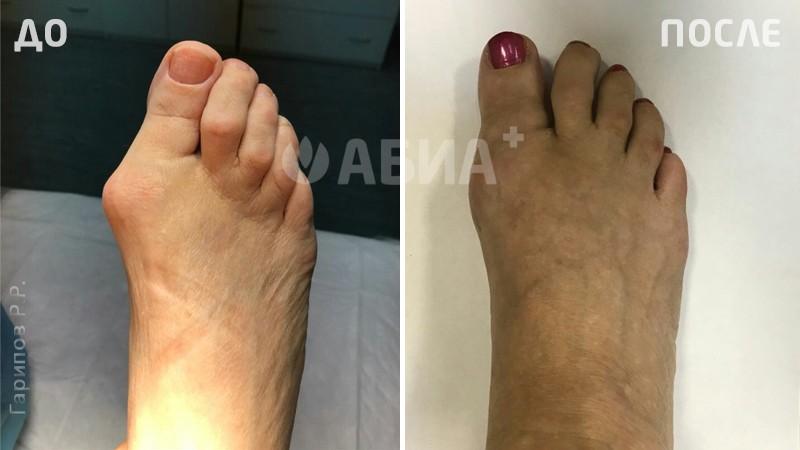
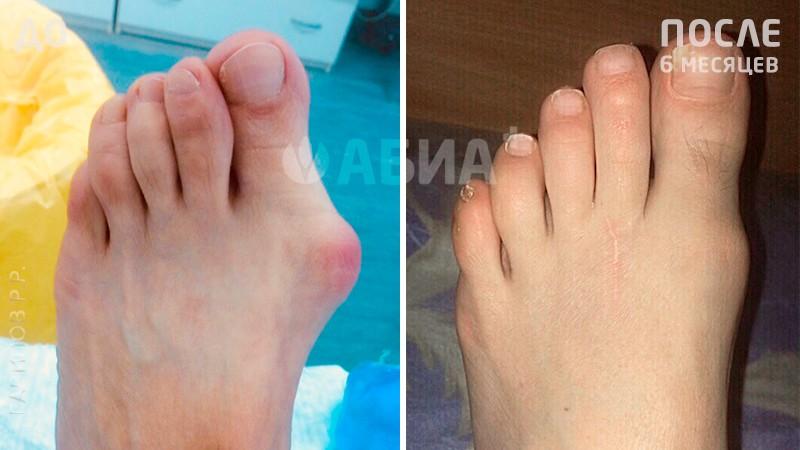
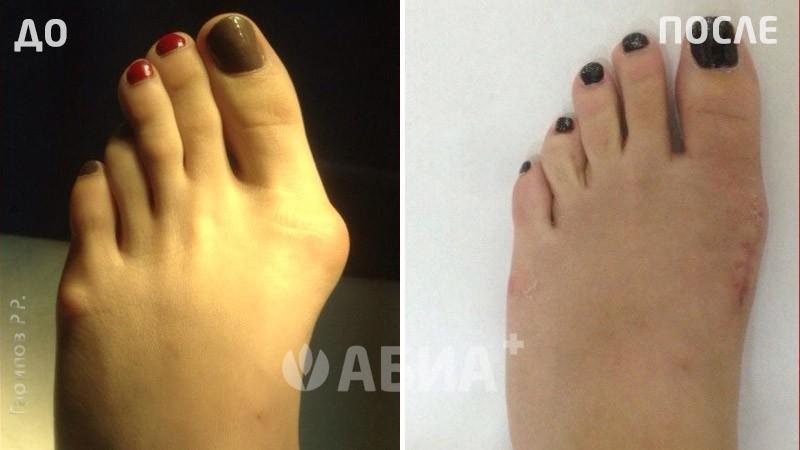
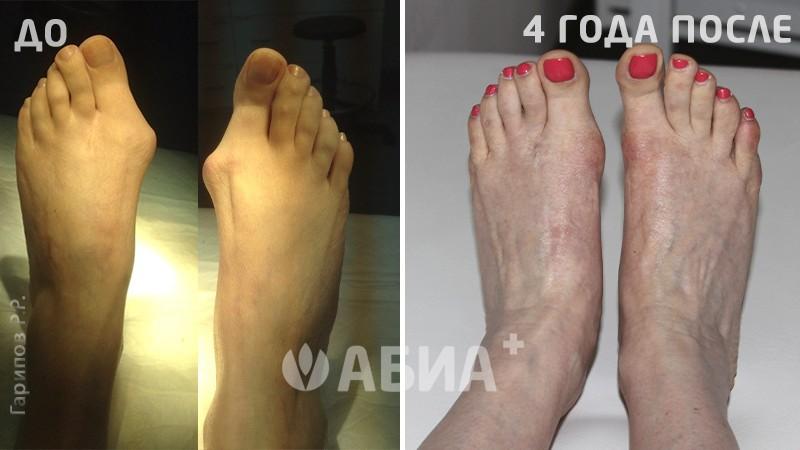
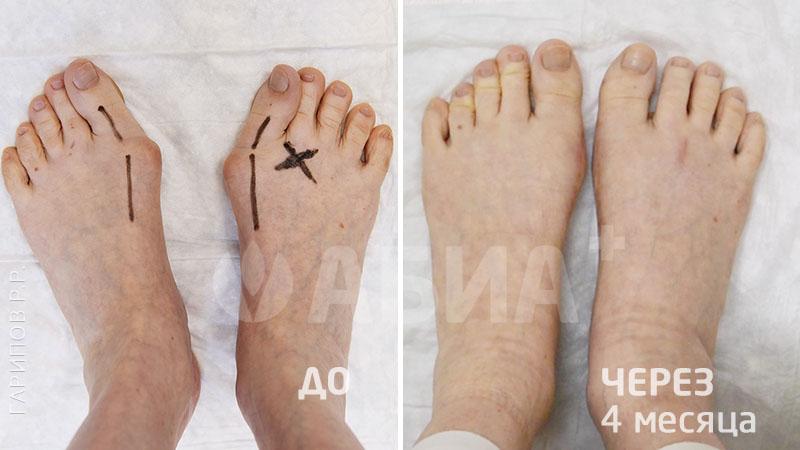
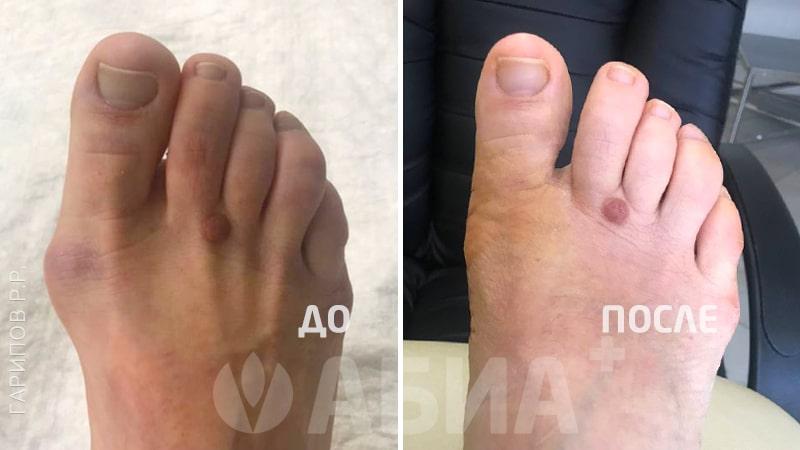
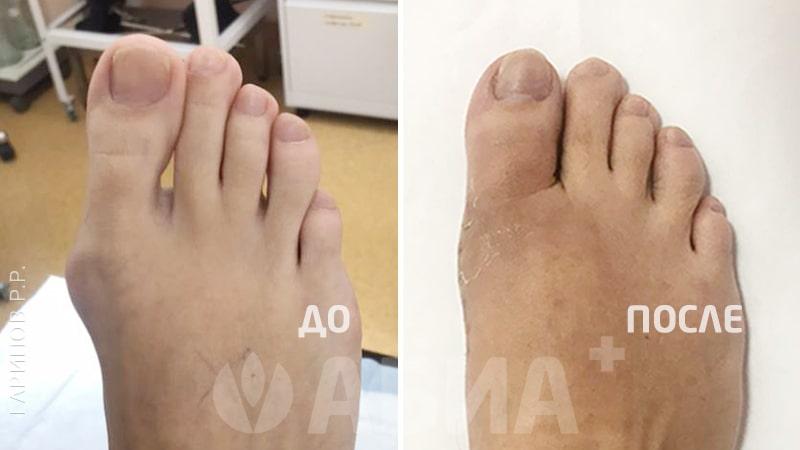
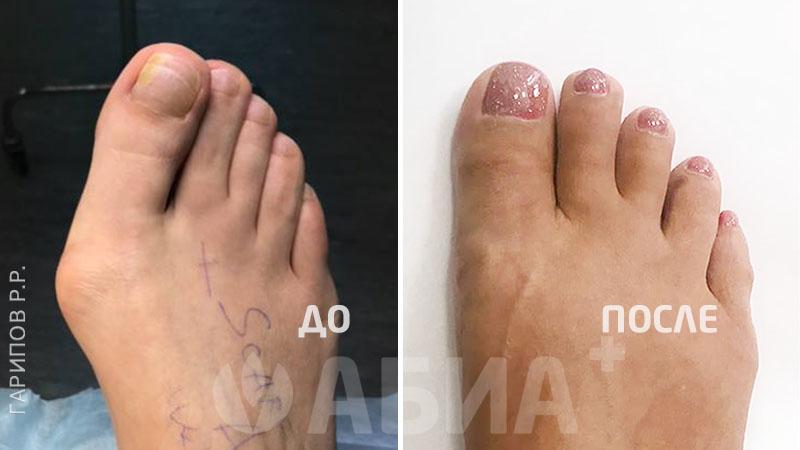
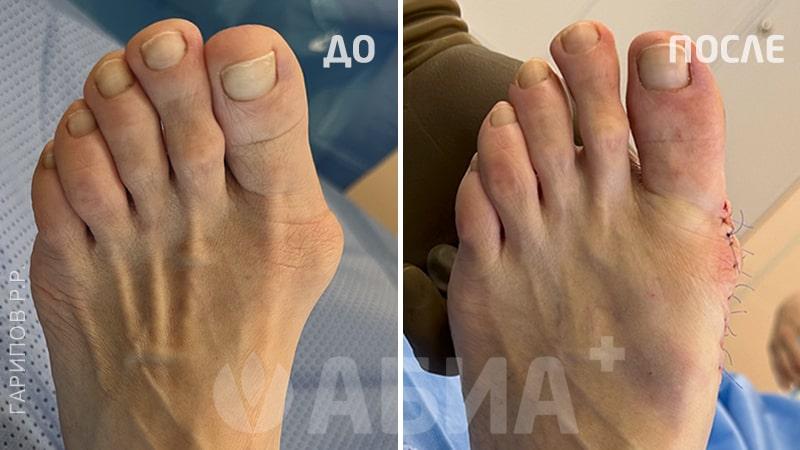
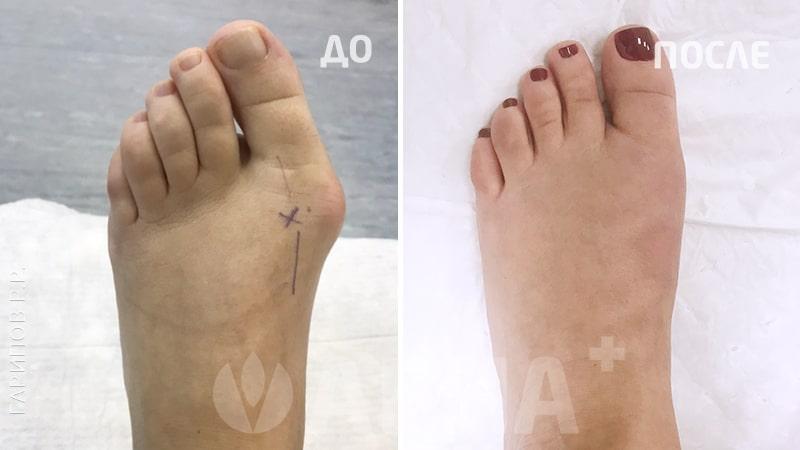
ФОТО И ВИДЕО ГАЛЕРЕЯ








 Запись онлайн
Запись онлайн